Uno de los principales factores que inciden en el control efectivo de la presión intraocular después de la cirugía filtrante es la cicatrización. A pesar de que los antimetabolitos han revolucionado la cirugía filtrante de glaucoma, el uso de estos agentes está aún asociado a complicaciones con riesgo de la visión. Es necesario encontrar agentes que sirvan de manera apropiada para lograr el éxito de dicho procedimiento. Investigaciones recientes indicarían que la progresión de glaucoma puede detenerse en la mayoría de los pacientes, por más de una década, si se mantiene la presión controlada entre 10 y 15 mmHg.
Existe un agente con un mejor perfil de seguridad que los utilizados actualmente para prolongar la vida útil de la ampolla, pero todavía no se ha podido comprobar su eficacia. En el presente estudio se analizó la viabilidad de aumentar la facotrabeculectomía con bevacizumab, con seis meses de seguimiento y comprobando las características de la ampolla, para comparar con la eficacia de mitomicina C.
Pacientes y métodos:
Participaron 38 pacientes con catarata significativa y glaucoma primario de ángulo abierto o glaucoma crónico de ángulo cerrado, divididos en tres grupos. Un grupo recibió mitomicina C 0,03% (n=13), el segundo grupo recibió tres inyecciones subconjuntivales de bevacizumab (125 mg en 0,05 mL) (n=13) y el tercero recibió bevacizumab intraoperatoriamente sobre la esclera (n=12). Se realizó un seguimiento de 6 meses, controlando la eficacia del procedimiento y la morfología de la ampolla.
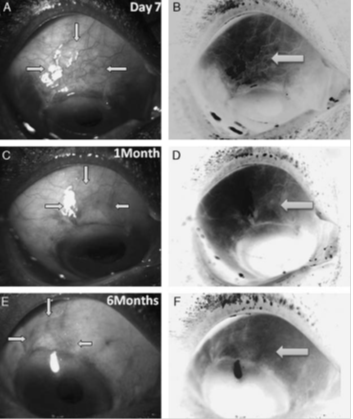
Fig. 1 Vascularidad de la ampolla después de tratamiento con mitomicina C,al 7º día postoperatorio (A,B), al mes (C,D) y 6 meses (E,F). Las flechas muestran la dimensión de la ampolla. Las imágenes B,D y F muestran la vascularización (flecha) con mejor contraste.
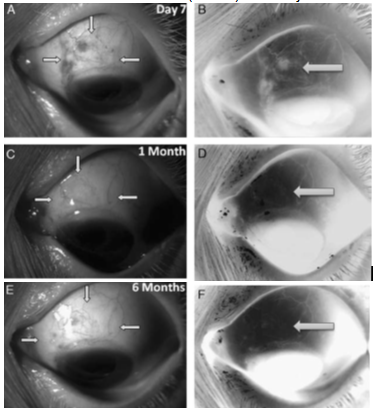
Fig. 2 Vascularidad de la ampolla en el 2º grupo tratado con bevacizumab subconjuntival, al 7º día postoperatorio (A,B), al mes (C,D) y 6 meses (E,F). Las flechas muestran la dimensión de la ampolla. Las imágenes B,D y F muestran la vascularización (flecha) con mejor contraste.
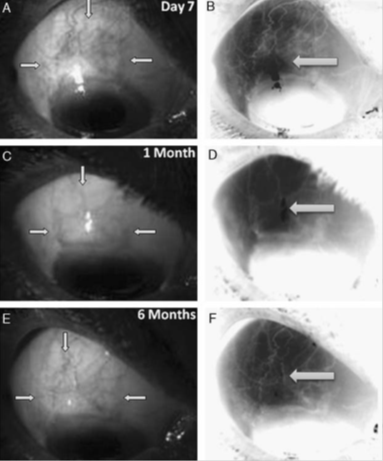
Fig. 3. Vascularidad de la ampolla en el tercer grupo tratado con bevacizumab intraoperatorio sobre la esclera, al 7º día postoperatorio (A,B), al mes (C,D) y 6 meses (E,F). Las flechas muestran la dimensión de la ampolla. Las imágenes B,D y F muestran la vascularización (flecha) con mejor contraste.
La trabeculectomía sigue siendo el mejor tratamiento quirúrgico para glaucoma. Cuando el glaucoma está asociado con cataratas significativas, la trabeculectomía puede combinarse con la extracción de cataratas e implante de lentes intraoculares, para tratar ambas patologías coexistentes. Sin embargo, la combinación de ambos procedimientos podría no resultar en la misma reducción de la PIO como la trabeculectomía sola. Por lo tanto, se ha convertido en rutina el aumento de la cirugía filtrante con agentes farmacológicos que reducen la cicatrización y prolongan la utilidad de la ampolla.
Los agentes utilizados en la actualidad, principalmente fluorouracil 5 y mitomicina C, son efectivos para limitar el proceso de cicatrización, pero pueden causar muerte celular y apoptosis, lo que provoca complicaciones como hipotonía postoperatoria grave, filtraciones en la ampolla y endoftalmitis.
Se ha comprobado que el factor de crecimiento endotelial vascular es el agente más importante responsable de la angiogénesis fisiológica y patológica. Los agentes anti FCEV han sido utilizados con éxito en el tratamiento de diversas patologías del segmento posterior como membranas neovasculares, patología ocular diabética y trombosis vascular. Dichos agentes han provocado un gran cambio en los tratamientos oftalmológicos y son objeto de importantes investigaciones para expandir sus aplicaciones a diversas patologías oculares.
En el presente estudio, no hubo diferencias significativas en la PIO entre los tres grupos de estudio a la semana y después de seis meses del procedimiento. Todos los grupos mostraron una significativa reducción de la PIO con respecto a la línea de base y de la medicación anti-glaucoma administrada a cada paciente. Sin embargo, el grupo que recibió bevacizumab subconjuntival tuvo más pacientes cuyos resultados fueron un éxito absoluto, sin ninguna falla, con respecto a los otros dos grupos. Los presentes resultados indican que bevacizumab subconjuntival tiene una mayor eficacia. No obstante, el tamaño reducido de la muestra no permite sacar conclusiones definitivas, solo señala futuras posibilidades de tratamiento. Deberá realizarse una investigación con mayor cantidad de casos y mejor diseño del estudio para determinar la superioridad terapéutica de dicha droga sobre las otras.
La comparación de las características de la ampolla, mostró que las del grupo bevacizumab subconjuntival eran más avasculares que las de los otros dos grupos al mes de tratamiento. Sin embargo, dicha diferencia no persistió a los seis meses de tratamiento. La principal preocupación fue el gradual incremento de la vascularidad de las ampollas que recibieron bevacizumab, lo que puede provocar el fallo de la ampolla en el futuro, es necesario realizar una investigación con seguimiento más prolongado para determinar la eficacia a largo plazo.
Un paciente en el grupo bevacizumab subconjuntival experimentó necrosis conjuntival local, sin efectos adversos a largo plazo. Esto pudo haber sido provocado por necrosis avascular debido a bevacizumab subconjuntival. Esteroides intensivos evitaron la cicatrización y hubo una reepitelización gradual de la conjuntiva, cuando el efecto pico de bevacizumab fue disminuyendo. No se observaron efectos tóxicos de bevacizumab en el epitelio corneal, ni en el endotelio. Bevacizumab subconjuntival tuvo un perfil de seguridad relativamente superior al de los otros grupos en el mes 6 de seguimiento.
A nuestro entender, esta investigación es el primer estudio comparativo de bevacizumab y mitomicina C para trabeculectomía. Informes anteriores han evaluado la eficacia de bevacizumab en la trabeculectomía únicamente. La principal desventaja del estudio fue el tamaño reducido de la muestra y el seguimiento corto, lo que hace difícil sacar conclusiones definitivas para su aplicación.
Conclusiones:
El presente estudio piloto con una cantidad reducida de pacientes y resultados en el corto plazo, indica que bevacizumab subconjuntival es tan efectivo para reducir la presión intraocular como mitomicina C, con un mejor perfil de seguridad, en la dosis empleada. Sin embargo, bevacizumab intraoperatorio aplicado con esponja sobre la esclera, pareciera no tener ventajas sobre mitomicina C. Bevacizumab subconjuntival podría ser un agente útil para mejorar los resultados de la trabeculectomía limitando la cicatrización en la ampolla.
♦ Síntesis y traducción: Dr. Martín Mocorrea, editor responsable de Intramed en la especialidad de oftalmología.
Bibliografía:
1. Addicks EM, Quigley HA, Green WR. Histologic characteristics of filtering blebs in glaucomatous eyes. Arch Ophthalmol. 1983;101:795–798.
2. Hitchings RA, Grierson I. Clinicopathological correlation in eyes with failed fistulizing surgery. Trans Ophthalmol Soc UK.1983;103:84–88.
3. Parrish R, Minckler D. “Late endophthalmitis”—filtering surgery time bomb? [Editorial]. Ophthalmology. 1996;103:1167–1168.
4. The AGIS Investigators. The Advanced Glaucoma Intervention Study (AGIS): 7 the relationship between control of intraocular pressure and visual field deterioration. Am J Ophthalmol. 2000;130:429–440.
5. Cantor LB, Mantravadi A, WuDunn D, et al. Morphologic classification of filtering blebs after glaucoma filtration surgery:
the indiana bleb appearance grading scale. J Glaucoma. 2003;12:266–271.
6. Murthy SK, Damji KF, Pan Y, et al. Trabeculectomy and phacotrabeculectomy, with mitomycin-C, show similar twoyear target IOP outcomes. Can J Ophthalmol. 2006;41:51–59.